卒業後の進路(医学部)
進路
| 2024年度 | 2023年度 | ||||
|---|---|---|---|---|---|
| 臨床研修医 | 121名 | 112名 | |||
| 進学者 | 0名 | 0名 | |||
| その他 | 13名 | 10名 | |||
| 卒業生合計 | 134名 | 122名 | |||
| 就職率 | 90.3% | 91.8% |
臨床研修医研修先内訳
| 2024年度 | 2023年度 | ||
|---|---|---|---|
| 計 | 121名 | 112名 | |
| 本学附属病院 | 40名 | 36名 | |
| 学外 | 国立大学病院 | 9名 | 5名 |
| 公立大学病院 | 18名 | 5名 | |
| 私立大学病院 | 7名 | 9名 | |
| 市中病院他 | 47名 | 57名 | |
臨床研修
医師免許を取得したのち、附属病院または
協力型臨床研修病院・施設で研修を実施。
医師としての基礎能力を修得し、将来への足掛かりとします。

医学部を卒業し、医師免許を取得後、2年間の臨床研修を開始します。基幹型臨床研修病院である本学附属病院と総合医療センターを中心に、必修診療科および自身が目指す専門分野の診療科等(自由選択)をローテーションで研修します。また、研修に専念できるように、給与や保険等の待遇を整備し、さらに研修医を全面的にサポートするために、卒後臨床研修センターを設置しています。
臨床研修プログラムも充実しています。臨床研修と基礎研究の両立が可能な「基礎研究医プログラム(定員:附属病院1名)」や、将来外科医を目指す人に向けた「外科重点プログラム(定員:附属病院3名)」に加え、2026年度からは、将来救急医を目指す人に向けた「救急医学科重点プログラム(定員:附属病院1名)」、2年目に医師少数区域で24週研修する「広域連携型プログラム(定員:附属病院・総合医療センター各1名)」も新設し、様々なキャリア形成を後押しします。
研修医INTERVIEW(先輩研修医の声)
学会や海外研修にも積極的に参加し、
外科医の技術と心構えを学んだ。
臨床研修の2年間で各診療科をローテートし、消化器外科を自分の専門にすると決めました。現実的な側面に目を向ければ、外科の領域は医師が不足しています。しかし、それをポジティブに捉えると、執刀の腕を磨けば、自らの手で多くの患者さんを救えるということです。既に附属病院の肝臓外科に入局することが決まっているので、次のステップとなる外科専門医を目指し、今後さらに研鑽を積んでいきたいと考えています。研修医時代を振り返ると、上級医の先生にご指導いただきながら、学会や講演会に数多く参加して、貴重な学びを得ることができました。さらに、米国コロンビア大学の外科で短期研修も体験し、臓器移植の新たな知見を深めました。お世話になった先生方への恩返しは、自分が一人前の外科医になることで果たしたいと思っています。
専門研修
新専門医制度では、臨床研修修了後に専門医資格取得を目指す場合、日本専門医機構に認定された専門研修プログラムに則った研修を受けることになります。本学では機構が定めた19すべての基本領域専門研修プログラムを有しているため、専門医を目指す全ての受入れが可能です。また、プログラムによっては専攻医資格取得後、サブスペシャリティーの資格も取得することができます。専門研修を受ける期間は、その後の医師人生を左右する大事な期間でもあり、各診療科の指導にも熱が入ります。
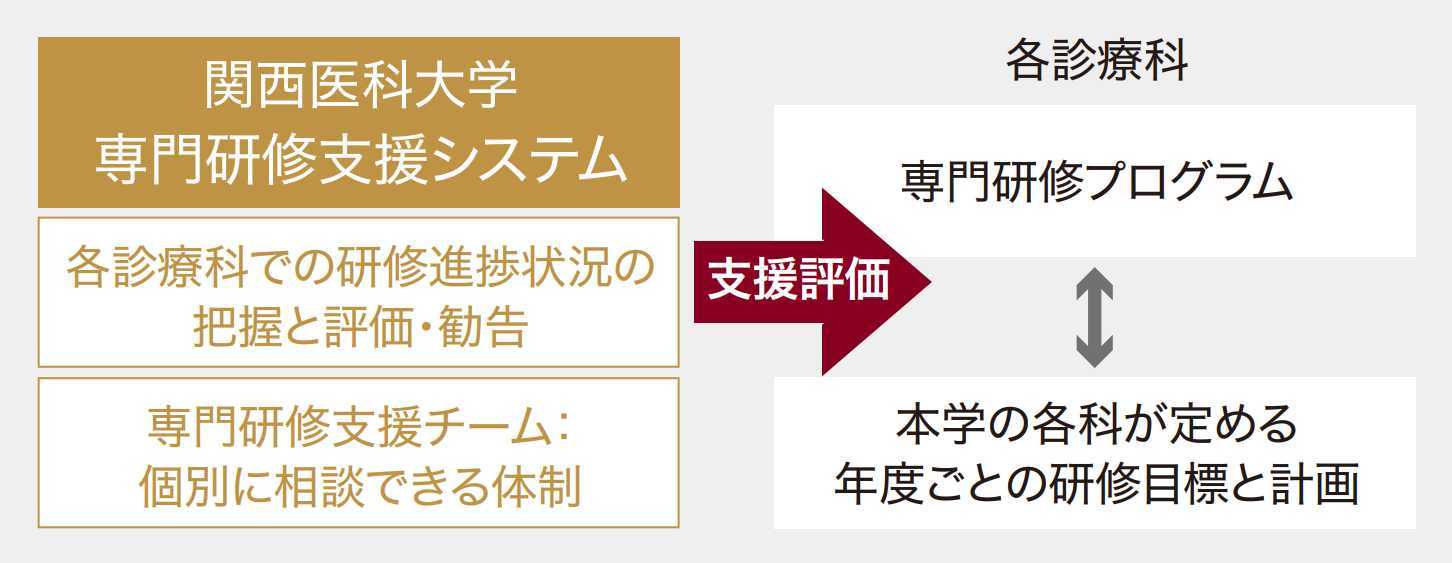
専門研修支援システム
本学には、専門研修の進捗状況を把握・評価し、問題があれば改善を勧告する専門研修支援システムがあります。また、順調に専門研修を受けることができるよう、サポートチームを結成し、経験豊富な教授・診療教授等が、よき相談相手となって研修を支えます。
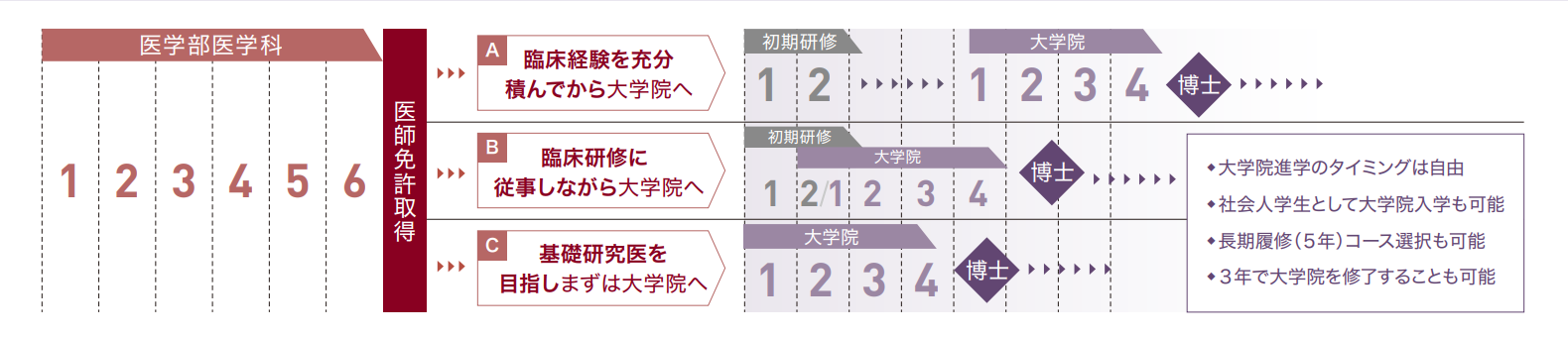
大学院

SHARE
![[KMU BRAND]関西医科大学 関連施設](/common/img/logo_brand.png)